作者 | 鲸鱼
来源 | 医学界妇产科频道
近年来,随着“宫颈癌”疫苗的开打,宫颈癌这一严重危害女性生命健康的癌症也受到越来越多的关注。2016年,全球共有51.1万例新发宫颈癌病例,更有24.7万人不幸死于该病[1]。2014年,中国有10.2万人患上这一癌症,并有3.0万人因此撒手人寰,分列癌症所致发病与死亡人数的第六与第八[2]。
虽然,目前人乳头瘤病毒(HPV)疫苗已经在中国全面推开接种,但这并不意味着宫颈癌的筛查不再重要。实际上,即使是HPV疫苗接种率远高于我国的美国,美国疾病预防服务工作组(US Preventive Services Task Force, USPSTF)依然在反复强调宫颈癌筛查的重要性。
接下来,就让我们看看这份权威的指南都说了点儿啥!
四问四答:全面了解宫颈癌筛查!
1.我为什么要筛查宫颈癌?
子宫颈上与子宫狭部相连,因其狭窄,称解剖学内口;其稍下处宫腔内膜开始转化为宫颈粘膜,称组织学内口,转化区为宫颈癌的好发区域,宫颈腔呈梭形,称子宫颈管,颈管下端为宫颈外口。
宫颈癌的主要症状为阴道异常出血,但早期阶段往往“悄无声息”。此时,筛查就显得尤其重要,宫颈癌或癌前病变早期经手术、放疗、化疗等治疗后通常可以治愈。
2.宫颈癌有哪些筛查手段?
在本次更新的推荐中,有两种手段可以用于宫颈癌的筛查,分别是宫颈细胞学检查(Papanicolaou Test, Pap)以及人乳头瘤病毒检测(HPV test)。根据女性的年龄和病史分别选用其中的一种或两种进行筛查。
宫颈细胞学检查由医生在诊室中取材,通过使用鸭嘴阴道窥器暴露宫颈,用刷子或刮片从子宫颈收集细胞。随后染色、镜下观察,确定是否存在癌细胞或癌前细胞,以巴氏五级分类法或The Bethesda System(TBS)系统报告结果。
HPV检测同样使用来自宫颈的细胞样本,以分析其是否感染了HPV病毒,尤其是HPV16、HPV18等高危亚型。这些亚型的HPV病毒能够感染宫颈细胞,并有可能引发宫颈癌。
3.此次筛查推荐适用于哪些女性?
USPSTF此次的宫颈癌筛查推荐适用于没有宫颈癌症状(如异常阴道出血等)且未发现宫颈癌前病变的女性;不适用于子宫内使用了一种已经不太常用的雌激素药物己烯雌酚(diethylstilbestrol)的女性,或免疫系统受损的女性(如HIV感染)。
USPSTF此次的宫颈癌筛查推荐适用于没有宫颈癌症状(如异常阴道出血等)且未发现宫颈癌前病变的女性;不适用于子宫内使用了一种已经不太常用的雌激素药物己烯雌酚(diethylstilbestrol)的女性,或免疫系统受损的女性(如HIV感染)。
4.筛查宫颈癌的利弊有哪些?
宫颈癌筛查的目标是尽早地发现宫颈癌(或癌前病变),早期发现的宫颈癌及癌前病变较晚期的宫颈癌更易处理,也更有可能治愈。有充分的证据表明,宫颈细胞学检查和HPV检测能够很好地发现宫颈癌或癌前病变。 同样有充分的证据表明,使用这些筛查方法可以有效地降低21~65岁女性因宫颈癌而发病率和死亡率。
筛查的潜在危害主要是额外的检测,如子宫颈活检,这些检查可能具有一定的侵入性。此外,如果出现假阳性的结果或过度诊断,发现了不会导致任何健康问题的癌症或癌前病变,可能会导致不必要的治疗,从而产生一些负面影响。被诊断为HPV感染后,也可能导致一些女性有心理负担。
然而,对于大多数女性而言,宫颈癌筛查依然利大于弊——据此,USPSTF基于目前的证据就宫颈癌的筛查做出了推荐!
权威推荐:不同年龄有不同方案!
要进行宫颈癌筛查,究竟该怎么做呢?在刚刚更新的推荐意见中,主要有两大要点。

本次推荐的两大要点[9]
建议21~65岁的女性进行宫颈癌筛查(推荐等级A);
不建议21岁以下、65岁以上且常规筛查阴性或已切除子宫及宫颈的女性进行宫颈癌筛查(推荐等级D)。
女性是否需要进行宫颈癌筛查以及使用何种手段进行筛查主要是根据女性的年龄以及既往筛查的结果来决定,在给出不同女性的筛查推荐的同时,USPSTF也对子宫颈癌的风险评估、筛查手段、处理干预进行了介绍。
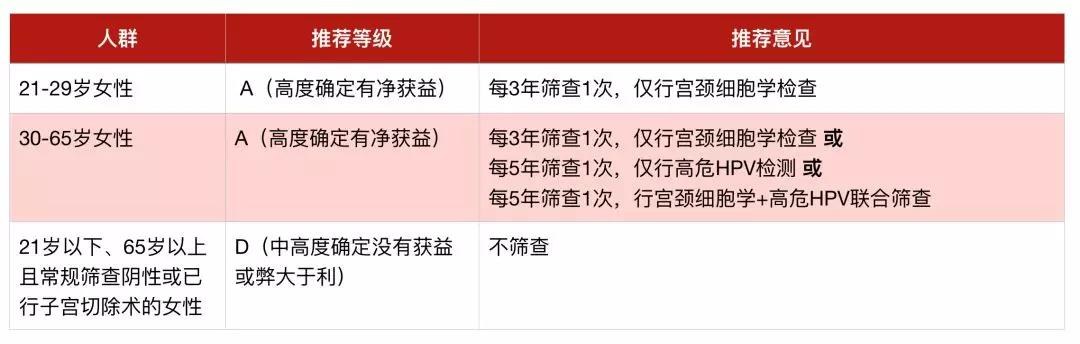
不同人群的筛查推荐[4]

对不同筛查方案的评估[4]

USPSTF的宫颈癌筛查推荐一经推出,就被国外的医疗媒体所报道并有许多许多专家对此作出了评论[7,8,12]
——现在就让我们来看看专家们怎么说!
相关评论:有了推荐更要去实践!
纽约新海德公园阴道镜中心主任Mark Spitzer认为[12],USPSTF对人们最常用的宫颈细胞学检查、hrHPV检测以及联合筛查均提出了相应的推荐意见。有证据表明,联合筛查较其他手段能够识别出更多的癌前病变和宫颈癌,并且是美国医学会推荐的“金标准”,但却可能导致较多额外的检查。不过,在具体操作中,患者往往会将重点放在可能的获益上。我们在对抗子宫颈癌上已经取得了很多进步,其中最重要的就是为女性提供最合适的筛查方法。
来自加州大学旧金山分校的George F. Sawaya在评论中指出[8],一些其他组织协会的推荐与USPSTF不同。比如,妇科肿瘤学会(SGO)就建议女性从25岁开始,每5年行1次hrHPV检测。而美国妇产科医师学会(ACOG)以及美国癌症学会(ACS)自2012年以来与USPSTF达成一致,但并不确定最近是否会做出改变。重要的是平衡利弊,30~65岁的女性需要自己选择如何筛查宫颈癌,但这需要充分的患者教育,以确保她们能做出明智的选择。
而在中国,HPV疫苗的接种近年来才刚刚铺开,同时女性宫颈癌的筛查意识差异也较大,甚至对于宫颈癌现在尚无适合国情且基于中国女性特点的宫颈癌筛查指南[13-16]。另一篇发表在JAMA上的评论,其重点正是督促女性去筛查宫颈癌[8]。
作者指出,宫颈癌筛查、HPV疫苗以及晚期宫颈癌治疗手段的进步给避免宫颈癌所导致的死亡带来了希望。然而,除非这些手段能够得到有效的实施——女性需要真的去进行宫颈癌筛查——否则一切都将是空中楼阁。
走吧!除了逛街、购物、聊八卦,或许更应该约个宫颈癌筛查,呵护健康!
参考文献:
[1] Global Burden of Disease Cancer Collaboration. (2018). Global, Regional, and National Cancer Incidence, Mortality, Years of Life Lost, Years Lived With Disability, and Disability-Adjusted Life-Years for 29 Cancer Groups, 1990 to 2016 A Systematic Analysis for the Global Burden of Disease Study. JAMA Oncol. Published online June 2, 2018. doi:10.1001/jamaoncol.2018.2706.
[2] Chen W, Sun K, Zheng R, et al. (2018). Cancer incidence and mortality in China, 2014. Chin J Cancer Res 2018;30(1):1-12. doi: 10.21147/j.issn.1000-9604.2018.01.01.
[3] U. S. Preventive Service Task Force. Available at: https://www.uspreventiveservicestaskforce.org Last assessed on 2018-08-27.
[4] US Preventive Services Task Force. (2018). Screening for Cervical Cancer - US Preventive Services Task Force Recommendation Statement. JAMA. 2018;320(7):674-686. doi:10.1001/jama.2018.10897.
[5] Melnikow J, Henderson JT, Burda BU, et al. (2018). Screening for Cervical Cancer With High-Risk - Human Papillomavirus Testing Updated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA. 2018;320(7):687-705. doi:10.1001/jama.2018.10400.
[6] Kim JJ, Burger EA, Regan C, et al. (2018). Screening for Cervical Cancer in Primary Care - A Decision Analysis for the US Preventive Services Task Force. JAMA. 2018;320(7):706-714. doi:10.1001/jama.2017.19872.
[7] Learman LA, MD, PhD; Garcia FAR. (2018). Screening for Cervical Cancer - New Tools and New Opportunities. JAMA. 2018;320(7):647-649. doi:10.1001/jama.2018.11004.
[8] Sawaya GF. (2018). Cervical Cancer Screening - Moving From the Value of Evidence to the Evidence of Value. JAMA Intern Med. Published online August 21, 2018. doi:10.1001/jamainternmed.2018.4282.
[9] Jin J. (2018). Screening for Cervical Cancer. JAMA. 2018;320(7):732. doi:10.1001/jama.2018.11365. Information Omitted in Patient Page. JAMA. Published online August 27, 2018. doi:10.1001/jama.2018.13459.
[10] Vinay Kumar, Abul K. Abbas, Jon C. Aster. (2015). Robbins and Cotran Pathologic Basis of Disease, 9th Edition. ELSEVIER SAUNDERS, Philadelphia, PA. pp. 1001, Fig 22-12; pp. 1006, Fig 22-18.
[11] F. Paulson & J. Waschke. (2011). Sobotta Atlas of Anatomy Latin Nomenclature, General Anatomy and Musculoskeletal System, 15th Edition. URBAN & FISCHER, Miinchen. pp.207, Fig 7.75.
[12] Roxanne Nelson. USPSTF Updated Recommendations for Cervical Cancer Screening. Medscape. August 21, 2018. Available at: https://www.medscape.com/viewarticle/900985 Last assessed on 2018-08-27.
[13] 中国优生科学协会阴道镜和宫颈病理学分会专家委员会. (2017). 中国子宫颈癌筛查及异常管理相关问题专家共识(一). 中国妇产科临床杂志, 18(2), 190-192. doi:10.13390/j.issn.1672-1861.2017.02.032.
[14] 中国优生科学协会阴道镜和宫颈病理学分会专家委员会. (2017). 中国子宫颈癌筛查及异常管理相关问题专家共识(二). 中国妇产科临床杂志, 18(3), 286-288. doi:10.13390/j.issn.1672-1861.2017.03.041.
[15] 魏丽惠, & 赵超. (2016). 宫颈癌及其癌前病变的筛查研究进展. 中华妇幼临床医学杂志:电子版(1), 16-19. doi: 10.3877/cma.j.issn.1673-5250.2016.01.003.
[16] 陈丽梅. (2018). 宫颈癌筛查技术发展及最新筛查指南. 上海医药, 2018, 39(1), 3-7.
39健康网(www.39.net)专稿,未经书面授权请勿转载。

 39健康网
39健康网 宫颈癌二期a2是晚期吗
宫颈癌二期a2是晚期吗 接种宫颈疫苗还会宫颈癌吗
接种宫颈疫苗还会宫颈癌吗 预防宫颈癌疫苗新出的
预防宫颈癌疫苗新出的 宫颈癌CCRT是什么
宫颈癌CCRT是什么 宫颈癌疫苗对甲亢有反应吗
宫颈癌疫苗对甲亢有反应吗 宫颈癌鳞癌三期一般生存期是多少年
宫颈癌鳞癌三期一般生存期是多少年 年纪轻轻,为什么卵巢囊肿会缠上“我”?4个方法科学应对
年纪轻轻,为什么卵巢囊肿会缠上“我”?4个方法科学应对 宫颈糜烂是妇科病?千万别被这些无良商家给骗了!
宫颈糜烂是妇科病?千万别被这些无良商家给骗了! 阴道炎反反复复发作到底是怎么回事?教你如何科学处理
阴道炎反反复复发作到底是怎么回事?教你如何科学处理 四大信号提示你进入绝经期!该如何科学调理身体?
四大信号提示你进入绝经期!该如何科学调理身体?





















